O mês era agosto de 2020. As vacinas ainda não estavam disponíveis e o Brasil vivia seu pior momento na pandemia até então, com 1.000 mortes diárias por Covid. A neurologista Clarissa Lin Yasuda, da Unicamp, estava trabalhando em um estudo sobre os danos neurológicos da doença, analisando os cérebros de pacientes que haviam sobrevivido a ela.
Os exames mostravam que, em muitos casos, havia redução da massa cinzenta, sintomas de ansiedade e depressão e, talvez o mais preocupante, uma perda da capacidade de concentração. E aí Yasuda pegou Covid. “Foi leve, não fui internada, não tive pneumonia, nem alteração de olfato”, conta ela. Pelos padrões da doença, ela até que teve sorte. Exceto por um detalhe aparentemente inocente. “Eu sentia muito sono, vontade de dormir o dia todo.”
A Covid foi embora, mas a sonolência não. Ela ficou. E, junto, vieram outros sintomas cognitivos. A pesquisadora, que antes da doença tinha uma rotina cheia de pesquisas, aulas e atendimento a pacientes, e nas horas vagas fazia natação, simplesmente não conseguia voltar para essas coisas.
“Passaram-se meses, e eu continuava com dificuldade para atender a vários alunos simultaneamente, ou realizar tarefas complexas que antes eu fazia com facilidade, como analisar dados”, diz Yasuda, de 46 anos. Uma estranha fadiga mental, acompanhada de dores de cabeça misteriosas, é sua nova realidade. “Faz quase dois anos, e meu quadro não melhorou. É angustiante”, conta ela, que teme desenvolver outros problemas neurológicos no futuro (alguns estudos indicam que a Covid pode causar danos parecidos com os do Alzheimer (1)).
Yasuda é uma das vítimas da síndrome pós-Covid, popularmente conhecida como “Covid longa”. Se você continuar com sintomas três meses após a infecção inicial, está com Covid longa. Podem ser problemas diretamente relacionados ao sistemas respiratório e cardiovascular, como fadiga crônica, falta de ar e taquicardia severa – que transformam até as coisas mais triviais, como subir escadas, num suplício.
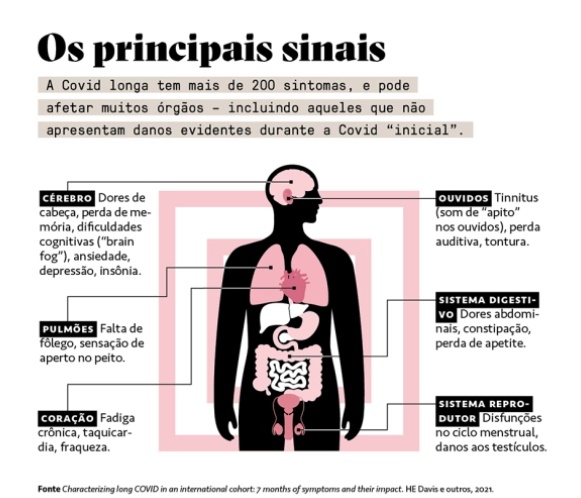
Ou mais enigmáticos, como dores no corpo, tontura persistente, problemas auditivos, insônia, depressão, perda de memória e problemas cognitivos. Mais de 200 sintomas já foram associados à síndrome (2). A OMS estima que 1 em cada 5 indivíduos que pegaram o coronavírus pode desenvolvê-la.
Esse número, 20%, foi confirmado por um estudo do Centers for Disease Control americano, que analisou os registros médicos de 353 mil pessoas (3). Já uma análise do governo inglês obteve um número um pouco menor: 9,5% dos indivíduos vacinados, e 14,5% dos não vacinados, desenvolveram algum grau de Covid longa (4).
Em aproximadamente metade dos casos, os sintomas eram graves, a ponto de impedir as atividades normais da pessoa. E, o que talvez seja mais alarmante, eles não costumam melhorar com o tempo. Sete meses após a infecção, um terço das vítimas da Covid longa havia conseguido superar seus problemas respiratórios – mas a incidência de todos os demais problemas continuava praticamente igual (5).
As vacinas são altamente eficazes contra a hospitalização ou morte, mas não conseguem impedir que você pegue o vírus, tenha Covid – e desenvolva a forma longa da doença. No estudo do governo inglês, a vacinação reduziu em 34,5% o risco da síndrome.
É um nível de proteção modesto; e pode ser até menor. Cientistas da Universidade de Washington avaliaram 34 mil pessoas vacinadas e 113 mil não vacinadas nos EUA, e constataram que a imunização diminui em apenas 15% a incidência de Covid longa (6).
Tanto o estudo inglês quanto o americano consideraram pessoas vacinadas com duas doses – portanto, não levam em conta o possível aumento de proteção com a terceira dose. Mas é pouco provável que a dose de reforço forneça um ganho dramático ou permanente contra a Covid longa (inclusive porque os níveis de anticorpos contra o vírus caem naturalmente nos meses após a vacinação). Ela continuará sendo um risco real.
Ainda mais agora, em que as pessoas estão retomando suas rotinas pré-pandemia, com menos máscaras e distanciamento, e o número de infectados voltou a aumentar. As mortes não dispararam. Mas cada indivíduo que pega o Sars-CoV-2, mesmo quando não desenvolve sintomas mais sérios, está se expondo ao risco da síndrome pós-Covid.
Como grande parte da humanidade acabará contraindo o vírus, a pandemia pode deixar de legado um enorme contingente de pessoas com algum tipo de sequela. “Tudo indica que o impacto da Covid longa será enorme e duradouro”, diz Yasuda.
E ela é uma roleta russa. Mulheres correm um risco um pouco maior do que os homens (elas são 60% dos casos), e a síndrome é mais frequente nas pessoas entre 36 e 64 anos. Também há uma relação direta com a Covid inicial: quanto mais graves os sintomas da doença, maior a chance de ter Covid longa depois. Mas há estudos mostrando que ela também pode ocorrer após casos leves.
O fato é que ainda não há como prever, com um grau de confiança razoável, se alguém irá ou não desenvolver a síndrome pós-Covid. Inclusive porque ela pode ser sorrateira, e só se manifestar semanas após o fim da infecção inicial, ou agir de forma traiçoeira – são comuns os relatos de vítimas que se consideravam curadas da Covid longa, mas voltaram a ter problemas depois que tentaram se exercitar, por exemplo. “Alguns sintomas evoluem com o tempo, ou surgem sintomas novos”, explica o infectologista Geraldo Cury, da UFMG.
Essas são as más notícias. Também há boas. A primeira é que a síndrome não é mais considerada uma ilusão ou neurose do paciente (como era encarada até recentemente). Está sendo levada a sério pela medicina. A outra é que a ciência começou a entender as causas e os mecanismos por trás dela – e já está testando mais de 50 medicamentos, alguns dos quais vêm tendo resultados promissores.
Dano circulante
A Covid-19 tem um roteiro bem conhecido. A pessoa inala o Sars-CoV-2 e ele se replica nas vias aéreas superiores (nariz e garganta). Nos casos leves, o corpo elimina rapidamente o invasor e a doença termina em 1 ou 2 semanas. Nos mais graves, que duram 3 a 4 semanas, a infecção alcança as vias aéreas inferiores (traqueia, brônquios, pulmão) e há risco de morte. Mas, na maior parte dos casos, o paciente sobrevive – e também elimina o vírus. Está curado.
Acontece que a Covid não faz só isso. Ela não é só uma doença respiratória: também é uma doença vascular, pois o Sars-CoV-2 ataca o endotélio, a membrana interna dos vasos sanguíneos. E isso pode ter consequências que vão muito além do pulmão.
O problema começou a ficar claro já em março de 2021, quando um estudo feito no Reino Unido com 47 mil pacientes constatou que a síndrome pós-Covid causava a chamada “disfunção de múltiplos órgãos”: ela aumentava muito o risco de o doente apresentar problemas no coração e nos rins, e também elevava seu risco de desenvolver diabetes (7).
No final do ano, veio mais uma pista. Médicos da Tunísia submeteram 798 pacientes de Covid, dos quais 618 tinham Covid longa, a exames de ecocardiograma (uma espécie de ultrassom cardíaco).
Resultado: dois em cada três pacientes apresentavam disfunção endotelial (8). O revestimento dos vasos sanguíneos estava inflamado, fazendo com que eles se contraíssem e prejudicando o fluxo do sangue.
No estudo, os sintomas mais comuns foram falta de fôlego, cansaço persistente e dor no peito, que estão diretamente relacionados à má circulação sanguínea no coração. Mas a disfunção endotelial também pode afetar outros órgãos ao privá-los do suprimento normal de sangue, e de oxigênio.

Isso também está por trás de outro mecanismo associado à Covid longa: a formação de coágulos no sangue. Ela é relativamente comum nos pacientes de Covid, inclusive na forma longa.
Um grupo de cientistas da África do Sul, da Dinamarca e do Reino Unido usou um microscópio eletrônico (que emprega feixes de elétrons para “escanear” os objetos, e é muito mais potente do que os modelos ópticos) para observar a interação entre o Sars-CoV-2 e o sangue humano (9).
Eles descobriram que a proteína spike – os “espetos” na superfície do coronavírus – reage com as plaquetas e o fibrinogênio, dois componentes do sangue, formando microcoágulos. Eles não aparecem em exames de sangue comuns e têm uma estrutura molecular que os torna especialmente resistentes (dificultando que o corpo se livre deles).
Os microcoágulos não são grandes o suficiente para causar problemas imediatos (como trombose), mas podem ter consequências mais insidiosas. Eles reduzem a capacidade de o sangue transportar oxigênio, , o que vai “sufocando” os órgãos aos poucos.
Além de comprometer o suprimento de oxigênio, o coronavírus também pode atacar diretamente certos órgãos. “O Sars-CoV-2 interage com a enzima conversora da angiotensina 2 (ACE2), um receptor presente não só nas células das vias aéreas, mas também dos testículos, dos rins e do coração”, afirma um estudo sobre Covid longa publicado por cientistas da USP e da Unicamp (10).
Esse mecanismo, dizem eles, também poderia explicar os efeitos da Covid longa sobre o intestino e o cérebro (cujas veias também têm receptores ACE2, e podem ser suscetíveis à infecção).
A Covid longa é mais frequente em pessoas que tiveram a forma severa da doença. Mas também pode se manifestar, inclusive com problemas neurológicos, após casos mais leves. Cientistas da Universidade de Oxford avaliaram 135 pessoas que haviam tido Covid leve, e foram submetidas a uma bateria de testes cognitivos. Resultado: elas apresentavam perdas expressivas na capacidade de atenção e memorização, mesmo seis meses após a doença (11).
“Os sintomas variam de uma pessoa para outra, mas vão muito além das sequelas respiratórias. O prejuízo neurológico é recorrente, e se traduz em aumento dos casos de depressão e na dificuldade em manter o foco e lembrar nomes”, diz o médico Alexandre Naime Barbosa, vice-presidente da Sociedade Brasileira de Infectologia (SBI) e pesquisador da Unesp.
A síndrome pós-Covid também parece ter uma ligação com o elemento mais importante, e ao mesmo tempo mais problemático, na luta do organismo contra a doença: o próprio sistema imunológico.
Inflamação eterna
Quando a Covid evolui para um quadro mais sério, a doença entra na chamada “fase inflamatória”. Nesse estágio, que geralmente começa na segunda semana após a infecção, o Sars-CoV-2 em si nem é o maior dos problemas: a quantidade de vírus no organismo já está caindo.
O problema é que o corpo envia uma quantidade excessiva de células de defesa para o sistema respiratório, onde elas acabam danificando e obstruindo os alvéolos pulmonares. Esse descontrole imunológico, que se chama “tempestade de citocinas” (as citocinas são proteínas que dosam a resposta imune), é típico da Covid grave.
E as disfunções imunológicas também podem estar relacionadas à Covid longa. Pesquisadores da Universidade da Califórnia (UCSF) reuniram 32 pessoas que haviam tido Covid leve (12), das quais 22 apresentavam síndrome pós-Covid com problemas cognitivos (interessante notar que, em 30% dos casos, esses sintomas só apareceram dois meses após a Covid inicial).
Os cientistas conseguiram convencer 17 dessas pessoas (13 com Covid longa e 4 sem) a se submeter a uma punção lombar, procedimento doloroso e delicado em que uma agulha é introduzida na coluna para colher fluido cefalorraquidiano – que banha o cérebro e a medula.
Entre os indivíduos com Covid longa, 77% apresentavam anormalidades nesse fluido (contra 0% nos demais voluntários), principalmente a presença de anticorpos que não deveriam estar lá – e indicam que há uma inflamação do sistema nervoso.
Ela não deveria ocorrer: afinal, aquelas pessoas já estavam curadas da Covid e não tinham mais Sars-CoV-2 no corpo. Mas o descontrole imunológico pode persistir mesmo depois que o vírus já foi embora.
Quando a pessoa pega o coronavírus, o organismo começa fabricando anticorpos do tipo IgM, menos eficientes (eles são moléculas grandes, que não penetram muito bem nos tecidos, e também não se encaixam bem ao vírus), mas podem ser produzidos rapidamente. Depois o corpo faz anticorpos do tipo IgG, que são mais eficazes.
Mas um estudo da Universidade de Zurique, que acompanhou 134 pacientes por um ano, descobriu o seguinte: em alguns indivíduos, os níveis desses dois anticorpos ficam abaixo do esperado durante a Covid longa (13).
Uma possível explicação é que, enquanto os anticorpos IgG e IgM ficam abaixo do normal, um outro tipo sobressai: a quantidade de “autoanticorpos”, que atacam os tecidos do próprio organismo, aumenta (14). Eles causam inflamações persistentes, que podem estar por trás da síndrome pós-Covid.
A síndrome também pode confundir o sistema imunológico, que fica com dificuldade de combater novas ameaças. Pesquisadores da Universidade de New South Wales, na Austrália, analisaram 28 componentes do sangue de indivíduos com Covid longa (15). Todos tinham apresentado casos leves a moderados da infecção; mas agora, oito meses depois, continuavam com sintomas de longo prazo.
Os cientistas descobriram que, nessas pessoas, o sangue tinha bem menos células B e T “primárias” (naive), ou seja, que podem aprender a enfrentar novos patógenos, e maior proporção de células “madura, já ativas. “Na Covid longa, o sistema imunológico tende a ficar desnorteado, o que provoca danos em cadeia”, resume Cury, da UFMG.
Ao desregular o sistema imune, o coronavírus poderia inclusive levar à reativação de outros vírus, que normalmente estão presentes no corpo mas não causam sintomas. É o caso do Epstein-Barr (EBV), que
causa a mononucleose.
A grande maioria da população carrega esse vírus, que quase sempre fica inativo. Porém, um estudo americano (16) que avaliou 30 pessoas com Covid longa descobriu que 66% delas tinham o EBV na forma ativa (contra apenas 10% em indivíduos que não tinham a síndrome).
Outra hipótese é que o Sars-CoV-2 simplesmente não desapareça: mesmo não sendo mais detectável nos exames de sangue, ele poderia permanecer no corpo, e isso é que estaria provocando as inflamações típicas da Covid longa.
Um grupo de médicos da Universidade de Innsbruck, na Áustria (17), fez exames de endoscopia e biópsia em 46 pessoas que haviam tido Covid há um bom tempo (sete meses, em média). Todos os casos tinham sido leves. Porém, sete meses depois, 32 dos pacientes ainda carregavam o RNA do vírus no intestino.
Você deve estar pensando: por que o intestino? Quando a pessoa é infectada pelo coronavírus, o corpo produz muco para tentar neutralizar o vírus e expulsá-lo do sistema respiratório. Só que boa parte desse muco acaba sendo engolida e vai parar no sistema digestivo, que pode virar um depósito de vírus.
A permanência do coronavírus no corpo por muito tempo também traz outro tipo de risco: o surgimento de novas variantes. “O Sars-CoV-2 tende a acumular mutações ao longo do curso da infecção, em parte devido à ação do sistema imune”, explica a geneticista Carolina Voloch, da UFRJ.
Conforme o sistema imunológico vai destruindo e eliminando os vírions (as unidades do vírus), podem acabar sobrando alguns que possuem mutações, e por isso são um pouco mais resistentes à ação dos anticorpos e das células de defesa do organismo. Isso é normal, e geralmente não causa problemas – porque o corpo acaba exterminando mesmo esses vírus alterados.
Mas quando o Sars-CoV-2 permanece muito tempo no organismo, esse processo de morte, sobrevivência e seleção do vírus se repete muitas vezes – e pode acabar dando origem a variantes altamente resistentes. “Infecções prolongadas podem ser uma fonte de vírus bastante diferentes”, diz Voloch. A Covid longa, quando envolve a persistência do vírus no organismo, também pode ser uma ameaça para a sociedade combatê-la.
Inclusive porque não estamos mais, como em 2020 e 2021, totalmente no escuro: agora a ciência sabe que a síndrome pós-Covid pode ser causada por danos vasculares, microcoágulos, disfunção imunológica ou persistência viral (incluindo a reativação de outros vírus). Talvez uma combinação desses fatores. Mas dá para tentar prevenir, ou combater, essas coisas.
Tratando pela raiz
Hoje, o tratamento da síndrome pós-Covid procura atacar as consequências, e não as causas, do problema. “Encaminhamos os pacientes para os especialistas em doenças cardíacas, vasculares ou neurológicas, de acordo com os sintomas que identificamos”, resume Alexandre Naime Barbosa, da SBI.
Mas isso deve mudar em breve: têm surgido vários indícios de que é possível evitar ou frear a Covid longa antes que ela cause danos.
Os anticoagulantes parecem ser o caminho mais promissor. Cientistas da África do Sul, da Dinamarca e da Inglaterra testaram (18) uma combinação de dois medicamentos do tipo (que já estão no mercado) com aspirina, durante um mês, em pacientes que sofriam de Covid longa e relatavam dificuldade para respirar, taquicardia, fadiga crônica, dores no corpo, insônia, problemas digestivos, dificuldade de concentração e memória. Todos os principais problemas da síndrome.
Antes dos resultados, vale fazer duas ressalvas. Não foi um estudo do tipo duplo-cego, em que metade das pessoas recebe pílulas falsas – então é possível que parte da melhora possa ser atribuída ao efeito placebo. Além disso, foi um trabalho relativamente pequeno, com 24 pacientes.
Dito isso, o desfecho foi impressionante: todos os participantes relataram a cura de todos os sintomas. Os cientistas testaram o sangue dos voluntários e notaram que houve grande redução na quantidade de microcoágulos. Ou seja, aparentemente o tratamento funcionou mesmo.
Eis a solução definitiva para o problema da Covid longa no mundo? Não. O teste usou uma combinação bem potente de anticoagulantes, que pode causar hemorragia interna (e requer atenta supervisão médica). E é necessário testar o tratamento em mais pessoas para ter certeza de que ele é mesmo tão eficaz.

Isso também vale para outra linha de pesquisa, que usa dois antialérgicos, a levocetirizina e o montelucaste. Em um estudo feito nos EUA, essa combinação aparentemente conseguiu evitar (19) o surgimento da Covid longa. Mas foi um trabalho pequeno. O médico Francisco Mera-Cordero, do Instituto de Saúde da Catalunha, na Espanha, está fazendo um teste clínico mais amplo (20), e duplo-cego, para avaliar o montelucaste na prevenção da síndrome pós-Covid.
Outro possível caminho são os antivirais desenvolvidos para combater o Sars-CoV-2, principalmente o Paxlovid, que já é utilizado em vários países (Brasil inclusive) para prevenir a Covid grave, e reduz em 90% o risco de hospitalização.
Ele ainda não foi testado contra a síndrome pós-Covid. Mas houve alguns casos, nos EUA, de pessoas que se curaram com esse medicamento, o que despertou o interesse da comunidade científica.
Um deles foi relatado por médicos da Universidade Stanford, que trataram uma mulher de 47 anos. Ela sofria de Covid longa desde a metade de 2021, e tinha fadiga severa, exaustão, insônia, taquicardia e dores no corpo. No terceiro dia tomando o Paxlovid, todos os sintomas desapareceram.
Outro caso é o da imunologista Lavanya Visvabharathy, de 37 anos, que tinha Covid longa e continuava dando positivo nos testes de Sars-CoV-2, mesmo quatro meses após a infecção. Ela resolveu se autoprescrever Paxlovid, e melhorou rapidamente. Duas semanas depois, estava curada da fadiga crônica. “Resolveu 100%”, declarou à agência de notícias Reuters.
Além de eliminar eventuais resquícios do Sars-CoV-2 no organismo, o medicamento reduz a quantidade de vírus durante a infecção inicial – o que, em tese, pode diminuir o risco de Covid longa. Essa também a ideia por trás do uso de anticorpos monoclonais (produzidos em laboratório).
A empresa americana Regeneron, que fabrica um produto do tipo, pretende testá-lo contra a síndrome. E a AstraZeneca, criadora do Evusheld (um anticorpo monoclonal de ação prolongada, que fica no organismo durante seis meses), recentemente publicou dados da Universidade de Washington mostrando que seu medicamento diminui a carga de Sars-CoV-2 no corpo – que é um dos fatores de risco para Covid longa.
Cientistas da Universidade da Califórnia (San Diego) conseguiram tratar um dos sintomas mais assustadores e incapacitantes da Covid longa: a taquicardia. Eles usaram ivabradina (21), um remédio betabloqueador (que reduz a frequência cardíaca). Mais uma vez, a amostragem foi pequena: 22 pacientes.
Mas os resultados abrem margem para tentativas mais ambiciosas. Pessoas que antes mal conseguiam se levantar, e ao menor movimento viam a frequência cardíaca disparar para mais de 115 batimentos por minuto, se curaram – sua média de batimentos, durante esforços moderados, passou a ser de 77 por minuto, um nível normal. E elas puderam retomar a vida que tinham antes da Covid.
A busca por soluções inclui até possibilidades mais exóticas – como a reaceleração das mitocôndrias, as “usinas de energia” das células humanas. A empresa americana Axcella Therapeutics está testando um medicamento experimental, o AXA1125, em 40 pessoas que sofrem de Covid longa.
Esse remédio é composto por seis “moduladores metabólicos endógenos”: combinações de aminoácidos que supostamente aceleram o metabolismo celular. A ideia do teste, que está sendo realizado em parceria com a Universidade de Oxford e deve divulgar os primeiros resultados nos próximos meses, é usar a droga para combater a fadiga crônica.
Mas, mesmo com todo esse arsenal, a Covid longa deixará marcas – e pode incluir algumas que só começarão a aparecer nos próximos anos. Foi o que aconteceu após a pandemia de gripe espanhola em 1918, por exemplo.
Anos depois que ela terminou, houve uma explosão no número de casos de encefalite letárgica, uma inflamação do cérebro que causa tremores, perda da fala e sonolência incontrolável – e pode ter afetado até 1 milhão de pessoas. Acredita-se que a doença tenha sido desencadeada pela exposição ao vírus H1N1, da gripe espanhola.
Depois da crise com o primeiro Sars-CoV, em 2002 e 2003, os infectados apresentaram danos cardíacos, neurológicos e no fígado por meses e anos. Isso também está acontecendo com o Sars-CoV-2. E aponta para um futuro, como lembra o infectologista Geraldo Cury, que parece infelizmente inevitável: “A Covid longa é um legado da pandemia, com o qual precisaremos lidar por muitos anos”.
Fontes
(1) Alzheimer’s-like signaling in brains of COVID-19 patients. S Reiken e outros, 2022.
(2) Characterizing long COVID in an international cohort: 7 months of symptoms and their impact. H Davis e outros, 2021. (3) Post-COVID Conditions Among Adult COVID-19 Survivors. CDC, 2022.
(4) Self-reported long COVID after two doses of a coronavirus (COVID-19) vaccine in the UK: 26 January 2022. Office for National Statistics, 2022. (5) Characterizing long COVID in an international cohort: 7 months of symptoms and their impact. H Davis e outros, 2021. (6) Long COVID after breakthrough SARS-CoV-2 infection. Z Al-Aly e outros, 2022.
(7) Post-covid syndrome in individuals admitted to hospital with covid-19: retrospective cohort study. D Ayoublhani e outros, 2021. (8) Endothelial dysfunction is the key of long COVID-19 symptoms: The results of TUN-EndCOV study. S Chafeddine e outros, 2021.
(9) SARS-CoV-2 spike protein S1 induces fibrinogen resistant to fibrinolysis: implications for microclot formation in COVID-19. L Grobbelaar e outros, 2021. (10) SARS-CoV-2 and Multi-Organ damage – What men’s health specialists should know about the COVID-19 pathophysiology. T Teixeira e outros, 2021.
por Superinteressante / Bruno Garattoni e Tiago Cordeiro